PGS-TS Hoàng Thị Lâm - Trưởng Bộ môn Dị ứng Miễn dịch lâm sàng (Đại học Y Hà Nội), Trưởng khoa Dị ứng Miễn dịch & Da liễu (Bệnh viện E), Chủ tịch Chi hội Dị ứng Miễn dịch Y học Giấc ngủ đã trao đổi với báo Kinh tế & Đô thị xung quanh vấn đề này.

Thưa bà, phản vệ là phản ứng dị ứng cấp tính có thể đe dọa tính mạng khi tiêm phòng vaccine. Mặc dù hiếm xảy ra nhưng đây là một trong những nguyên nhân khiến nhiều người phân vân khi quyết định tiêm vaccine. Bà có thể chia sẻ thêm thông tin về vấn đề này?
- Tỷ lệ dị ứng vaccine rất khác nhau giữa khu vực này với khu vực khác, giữa quần thể cư dân này với quần thể cư dân khác. Chính vì vậy, để đưa ra con số chính xác về tỷ lệ dị ứng vaccine trên cộng đồng chung dường như khá khó khăn.
Theo tổng hợp từ một số nghiên cứu, tỷ lệ dị ứng vaccine khoảng 1-50/500.000-1 triệu liều cho hầu hết các vaccine (số liệu của Hiệp hội Nhi khoa Mỹ năm 2006). Phản vệ là phản ứng dị ứng cấp tính có thể đe dọa tính mạng. Mặc dù hiếm xảy ra nhưng đây là một trong những nguyên nhân khiến nhiều người phân vân khi quyết định sử dụng vaccine. Ở Úc, tỷ lệ sốc phản vệ do vaccine ước khoảng 0,36-1,25/1 triệu liều vaccine.
Vaccine cũng giống như các thuốc khác, đều có tiềm năng gây dị ứng, và bất kỳ thành phần nào của vaccine cũng có thể đóng vai trò là một dị nguyên. Dị ứng vaccine có thể là dị ứng typ nhanh hoặc dị ứng typ chậm (qua trung gian IgE hoặc không). Dị ứng typ nhanh có thể xảy ra trong vòng vài phút hoặc vài giờ với các biểu hiện như mày đay, phù Quincke, khó thở, phản vệ… Trong đó, cấp tính nhất và nguy hiểm nhất vẫn là phản ứng phản vệ, đặc biệt là sốc phản vệ, có nguy cơ đe dọa tính mạng.
Các trường hợp phản vệ do vaccine thường xảy ra khi nào, và có triệu chứng ra sao, thưa bà?
- Khoảng 80% các trường hợp phản vệ do vaccine xảy ra trong vòng 30 phút đầu sau tiêm vaccine. Các triệu chứng có thể có là mày đay mẩn ngứa, ban đỏ, hoa mắt chóng mặt, mệt mỏi, xuất hiện nhanh sau tiêm vaccine. Sau đó, các triệu chứng tiếp tục tiến triển như khó thở, choáng váng, ngất, suy hô hấp, trụy tim mạch... Nếu không cấp cứu kịp thời, người bệnh có thể tử vong. Dị ứng typ chậm xảy ra sau vài giờ đến vài ngày, thậm chí là vài tuần sau khi dùng vaccine. Các thể lâm sàng của dị ứng chậm là hội chứng Stevens Jhonson, hội chứng Lyell, hội chứng Dress, AGEP, viêm da tiếp xúc...\
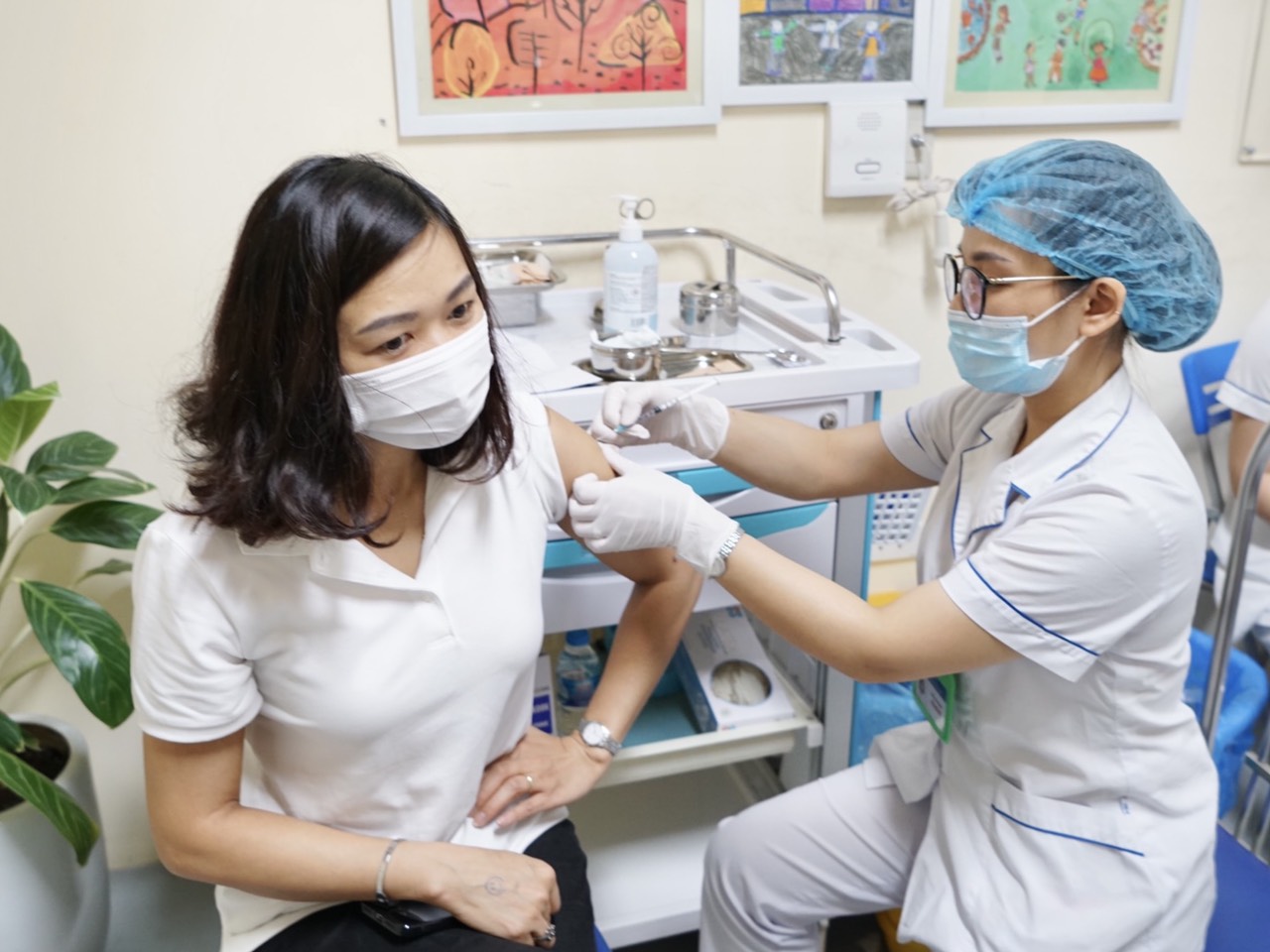
Thành phần gây dị ứng trong vaccine rất đa dạng, tùy từng loại vaccine. Đó có thể là gelatin (có trong vaccine sởi, rubela, thủy đậu...), có thể là protein trứng (vaccine sốt vàng, sởi, rubella, vaccine dại…), protein sữa (bạch hầu, ho gà, uốn ván…). Một số chất bảo quản trong vaccine như thimerosal, aluminum và phenoxyethanol cũng có tiềm năng gây dị ứng. Kháng sinh, chất chống nấm sử dụng trong vaccine hoặc là latex, nhưng cũng có thể là chính bản thân vaccine, đều là những thành phần kháng nguyên dễ gây dị ứng. PEG và Polysorbate là hai thành phần có trong vaccine ngừa Covid-19 cũng được liệt kê các dị nguyên tiềm năng.
Vậy những trường hợp nào sẽ bị dị ứng vaccine, và những người này cần lưu ý điều gì khi tiêm vaccine?
- Không phải ai cũng bị dị ứng vaccine, chỉ có những người có cơ địa dị ứng mới có nguy cơ dị ứng vaccine. Những người có cơ địa dị ứng là những người bản thân hoặc có thành viên trong gia đình mắc các bệnh dị ứng như dị ứng thuốc, dị ứng thức ăn, dị ứng vaccine, hen phế quản, viêm mũi dị ứng…
Hiện nay, có rất nhiều phác đồ hướng dẫn cách tiếp cận và chẩn đoán dị ứng vaccine ở những người có cơ địa dị ứng. Tuy nhiên, điều quan trọng nhất vẫn là thăm khám lâm sàng để nhận biết những người có nguy cơ dị ứng vaccine. Với những người có cơ địa dị ứng cần có các cách tiếp cận thích hợp với từng đối tượng (cá thể hóa) bằng các phương pháp như thăm khám lâm sàng, các xét nghiệm, các thủ thuật hoặc các test kích thích với chính bản thân vaccine và/hoặc thành phần vaccine.
Một số phòng xét nghiệm có thể xác định được mức kháng thể dị ứng với vaccine, thông thường là kháng thể IgE đặc hiệu với vaccine và/hoặc thành phần vaccine. Test da với vaccine và/hoặc thành phần vaccine cũng được sử dụng. Đây là thủ thuật đơn giản dễ làm và rất có ý nghĩa trên lâm sàng. Có rất nhiều cách tiến hành test da với vaccine và/hoặc thành phần vaccine nhưng các hướng dẫn gần đây đều cho rằng nên bắt đầu bằng test lẩy da với chính bản thân vaccine và/hoặc thành phần vaccine không pha loãng (Clin Immunol 2021).
Nếu bệnh nhân có tiền sử dị ứng nặng nên pha loãng vaccine khi thực hiện test lẩy da (Allergy Clin Immunol 2012). Nếu test lẩy da âm tính cần thựchiện thêm test nội bì. Tất cả các test này cần có test đối chứng để loại bỏ các trường hợp dương tính giả và âm tính giả. Test da cũng có thể gây phản ứng phản vệ, nên chỉ được thực hiện tại các đơn vị có trang bị đầy đủ phương tiện cấp cứu và được thực hiện bởi các bác sĩ chuyên khoa hoặc có chứng chỉ về việc thực hiện test này.
Tùy từng vaccine chúng ta có nồng độ pha loãng riêng biệt. Ngoài test da, chúng ta có thể thực hiện xét nghiệm IgE đặc hiệu với dị nguyên (vaccine) như protein trứng, protein sữa, gelatin, latex và nấm mốc hoặc kháng sinh (thành phần của vaccine). Trong một số trường hợp đặc biệt, các bác sĩ dị ứng sẽ sử dụng test kích thích với vaccine và/hoặc thành phần của vaccine để chẩn đoán người bệnh có dị ứng với vaccine hay không. Đây cũng là thủ thuật có tính nguy hiểm cao, nên chỉ được thực hiện tại các cơ sở y tế có trang bị đầy đủ phương tiện cấp cứu và được thực hiện bởi các bác sĩ chuyên khoa Dị ứng hoặc các bác sĩ được đào tạo chuyên khoa này.
Nếu test da, test kích thích và các xét nghiệm trong phòng thí nghiệm âm tính, cơ hội dị ứng vaccine đó rất thấp. Nếu bất cứ một test nào nêu trên dương tính, cân nhắc thay thế vaccine nếu có thể.
Nếu không thể thay thế vaccine, và người bệnh cần thiết phải tiêm vaccine đó, thì phải làm thế nào, thưa bà?
- Nếu không thể thay thế vaccine, và người bệnh cần thiết phải tiêm vaccine đó, cân nhắc tiêm vaccine theo phác đồ liều tăng dần hay còn gọi là giảm mẫn cảm với vaccine (Ann Allergy Asthma Immunol 2018). Tuy nhiên, phương pháp này chỉ được thực hiện bởi các bác sĩ dị ứng tại các cơ sở có đầy đủ phương tiện cấp cứu.
Với các phương pháp tiếp cận người bệnh nghi ngờ dị ứng vaccine nêu trên của các bác sĩ dị ứng, người bệnh có cơ địa dị ứng đã được trao thêm cơ hội để tiêm vaccine, góp phần nhanh chóng tạo nên miễn dịch cộng đồng, để đẩy lùi đại dịch Covid-19.
“Với các bác sĩ Dị ứng, không gì là không thể” (trích lời một bệnh nhân bị trì hoãn tiêm vaccine đợt 1 vì có cơ địa dị ứng thuốc chống viêm giảm đau không steroid và đã được tiêm vaccine sau khi đến khám và tư vấn bác sĩ tại Khoa Dị ứng Miễn dịch & Da liễu, Bệnh viện E).
Xin trân trọng cảm ơn bà!
KTĐT/nguoihanoi.com.vn